低体温症への対処
落水者は体温を流出する
乗員が落水したとき、ライフジャケットをつけていれば、すぐに溺れることはない。落水者は水中で体温保持姿勢をとり、救助を待つ。しかし低体温症に陥るのに、時間はかからない。落水者が陥る症状と、その処置を知っておくことは、スキッパーだけでなくても重要ではないだろうか。正しい処置が普及していないために、せっかく救助に成功しても、多くの落水者が回復しなかったのではないかと考えられる。
水温と体温流出時間(USコーストガードによる)
| 水温 | 意識不明に至る時間 | 予想生存時間 |
|---|---|---|
| 0℃ | 15分以内 | 15~45分 |
| 0~5℃ | 15~30分 | 30~90分 |
| 5~10℃ | 30~60分 | 1~3時間 |
| 10~15℃ | 1~2時間 | 1~6時間 |
| 15~20℃ | 2~7時間 | 2~40時間 |
| 20~25℃ | 2~12時間 | 3時間~不明 |
| 25℃以上 | 不明 | 不明 |
低体温症のコア体温別症状
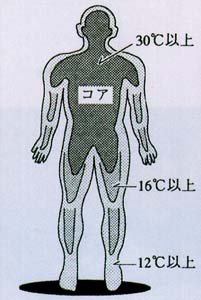
- 軽度
~35℃・・・・・さむけ、皮膚感覚の麻痺、手の動きが鈍くなる。ふるえが始まる。
~34℃・・・・・筋力の低下、筋肉の協調運動の障害、軽度の錯乱、無関心状態。
- 中度
~32℃・・・・・筋の協調運動の障害が激しくなる。よろめく。手が使えなくなる。思考や会話が遅くなる。
~30℃・・・・・ふるえが止まる。体が強直し、歩行や起立が困難となる。思考の論理性・統一性が失われ、錯乱状態に陥る。
- 重度
~28℃・・・・・半昏睡状態。瞳孔が拡大し、心拍・脈拍が微弱になる。
~26℃・・・・・昏睡状態。心停止。
~16℃・・・・・救命しえた成人の偶発性低体温症の最低体温
低体温症へとるべき処置
救い出した人の手足を、医師のテキパキとした指示により、温めたタオルでマッサージする・・・「しっかりして!」と懸命に手足や心臓のマッサージを受ける・・・ 結果は、冷たい手足の血が約20℃も温かい内臓の血液に混じり、心臓はショックをうけ、心室細動による急死である。心臓から肺臓に血が送られなくなるからだ。
わが国では、運よく救助されても、「低体温症」に無知な医師や救助隊、仲間の善意にみちた誤処置のハードルはなかなか越えられない。低体温症とは体のコア(深部)にある臓器の温度が下がり、内臓の生理機能が衰えることだ。コア温度が32℃以下では重症の低体温症であり、これが進めば凍死である。今日まで水難や冬山遭難の場で、いかに多くの救助段階での誤処置による死亡「レスキユー・デス」が、疲労衰弱凍死などの名のもとに繰り返されてきたか。まさに寒けがするではないか。
1.キャビン内へ静かに運び入れ、バースへ上向きに寝かせる。
2.濡れた着衣や靴靴を静かに脱がせ、濡れた体を拭くが、マッサージは決して行ってはならない。
3.意識のあるときは暖かい物を飲ませる。意識のない時は、首筋や手足の付け根を加温し、一刻も早く医療施設へ運ぶ。
4.心拍がなければ心臓マッサージを行う。そして続ける。
最重症の低体温症では心拍数が1分間に2~3回のこともあり、1分間くらいは頸動脈の脈をふれて確認する。心臓マッサージをやめていいのは心臓が動き出したとき。それ以外では、医療機関に手渡した時か,救助者自身の身に危険が迫った場合(二次災害の危険,極度の疲労等)のみ。3時間半以上も心肺蘇生術を続けて後遺症もなく回復した人もおり、絶対にあきらめてはいけない(小児では特に回復の可能性が高い)。
低体温症の怖さ
1.安静にしていても大量のエネルギーを消費する
2.早い時期から判断力がおちる
3.ふるえがおこらなくなると加速度的にすすむ
4.単なる疲労と区別が困難
5.低体温症の知識が普及していない
(よく知られている医学書にも間違った対処法が書かれていたりする)
参照 新田隆三、ひぐま、舟木上総
